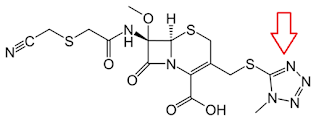
我們知道,cefamycin類(小牙籤)抗生素中cefotetan與cefmetazole有N-methylthiotetrazole (NMTT) side chain,另外brosym裡的cefoperazone(非cephamycin)也有NMTT,這個NMTT效果與warfarin一樣,其結構剛好可以卡住vitamin K epoxide reductase (VKOR),讓Vit K無法還原,便無法活化凝血因子2,7,9,10,下游的prothrombin無法活化成thrombin,造成出血(GIB, Hb↓, INR↑,肺泡出血),另外,如果殺死腸道合成vit K的細菌,如Bacteroides spp., Enterobacteriaceae, enterococci也可能造成vit K不足,INR↑而出血
下圖為84歲阿公發燒WBC↑CRP↑懷疑UTI,給了CMZ 1g Q12H(腎差)。
給到第14天,病人突然呼吸不順,SpO2 74%,Chest CT showed GGO,Hb 降2.8, INR 從1.08→>7.5,no tarry stool, 但咳血→懷疑是CMZ導致的INR升高,肺泡出血。
所以DC CMZ,給FFP 6U ST, RBC 2U ST, Vit K2(MK-4) 10mg QD,三天後INR回歸正常。
Case Rep Med. 2019; 2019: 3574064. https://europepmc.org/article/med/30805005
https://europepmc.org/article/PMC/4963104
從這個case-control 我們可以知道,CMZ用久了是可以造成vit K不足而INR↑出血,論出血風險CMZ的OR為2.9倍、brosym為4.6倍,但因為該研究屬於case-control,也許有selection bias或其他bias存在,我們只能說兩者都有出血風險,若同時:
l 有使用抗凝血藥(如warfarin、DOAC…2倍)
l 爛肝(1.7倍)…生不出凝血因子
l 營養差(1.4倍)…沒原料做凝血因子
l 6個月內曾大出血(2.5倍)
l ESRD或洗腎(我自己加的)
則更須小心。不過一般來說,若你本身vit K濃度正常,是不會那麼容易出血的,至少我們一般內科(感染科)病房,不會常規給vit K就是了。但也許有些人內生性VKOR比較低(VKORC1基因使然),那他就會相對容易出血。
我們可以看到flomoxef在NMTT的結構做了改變,變成N-hydroxyethyl thiotetrazole (NHTT),這樣是否代表他無法再影響PLT,也卡不進去VKOR的位置,就不用那麼擔心出血了呢?
根據Eur J Clin Pharmacol.
1991;41(5):503-4.研究發現,flomoxef需要超過in vivo治療濃度才會抑制PLT凝集,所以免驚!再來,根據台大的研究: Use of
Cephamycins and the Risk of Hypoprothrombinemia and Hemorrhagic Events: A
Hospital-Based Retrospective Cohort Study,flomoxef不會顯著影響INR。另一個個研究Int J Clin Pharmacol Ther
Toxicol. 1993 Mar;31(3):148-52.也是發現將oxacephem 3’位的NMTT改成NHTT後INR, PTT, fibrinogen,
factor 2,7,10, protein C, S, AT III都沒有影響。
cefoxitin 0.83 (0.33–2.08)
flomoxef 1.35* (1.09–1.67)
cefmetazole 2.88* (2.08–4.00)
cefoperazone 4.57* (2.63–7.95)
當然健保資料庫分析會有bias,可能病人吃了什麼自費的藥物、保健食品、當歸湯影響了凝血功能我們不知道,但這四個藥物的出血趨勢還是可參考的。Flomoxef雖然是NHTT相對出血風險低,但不是0,所以使用期間還是要f/u INR啊。
所以我們得出了一個結論:
抑制VKOR增加INR而出血的風險:cefoperazone(brosym)與cefmetazole都要小心INR↑與出血,而flomoxef則相對安全一些
收案條件:
l 20歲以上
l 在臺大醫院急診或住院使用>48hr之IV cefmetazole與flomoxef(定義為study antibiotics);amoxicillin/clavulanate、ampicillin/sulbactam、cefuroxime、cefotaxime和ceftriaxone(定義為reference
antibiotics)
觀察期間為開始用藥到endpoint、換藥、結束後7天
Endpoint:
l INR增加大於1.5倍
l 出現出血相關事件(以ICD-9-CM
code找出有出血診斷者後,透過病歷回顧確認發生於用藥後)
結果:
共兩萬多人,平均64歲。
l Cefmetazole: INR顯著增加(adjusted HR 2.28; 95 % CI 1.82-2.86)
顯著出血(adjusted HR 2.80; 95 % CI 1.74-4.50)
- 以GI Bleeding最多(41 %),其次泌尿生殖道出血(35%)
l Flomoxef: INR與出血
皆不顯著
l Risk factor:
n 觀察期間內有使用過warfarin(adjusted HR 12.31; 95 % CI
8.47-17.88)
n 肝功能不全(adjusted HR
2.90; 95 % CI 2.32-3.84)
n 有肝炎或肝衰竭病史(adjusted HR
2.09; 95 % CI 1.64-2.65)
n 腎功能不全(adjusted HR
1.96; 95 % CI 1.55-2.48)
n alb低下(adjusted HR 1.81; 95 % CI 1.38-2.38)
結論是如果病人肝腎爛,INR本身高,alb低,那出血風險高,可以的話就選flomoxef,若使用cefmetazole請留意Hb, INR, GI bleeding
sign(如stool OB),必要時可以給個Vit K 2.5-10 mg IM, SC or slow IV
Ref:
董曼翎。以回溯性世代研究探討Cephamycin類抗生素造成低凝血酶原血症與出血風險。http://tdr.lib.ntu.edu.tw/jspui/handle/123456789/52763









沒有留言:
張貼留言