Loop diuretics是個弱有機酸化合物,他排鈉、排鉀、排水,用於水腫、心衰竭、離子過量等適應症。但如果爛腎人、低alb人效果都會變差,那到底initial劑量該怎麼給呢?今天簡單複習一下furosemide吧 (這是一篇韓國的review paper)
一、機轉
人體腎臟的Na再吸收,Henle’s loop上升枝使用Na+-K+-2Cl- co-transporter (NKCC2)回收了25%、遠曲小管用Na+-Cl-
co-transporter回收5%、集尿管回收了1-2%。
furosemide透過抑制NKCC2大量抑制Na回收,腎小管內部因Na等離子而滲透壓高,連帶將水分從血管”脫”進腎小管。但通常脫水>脫Na,造成低滲透壓的尿
二、口服與靜脈注射
Furosemide的口服吸收率10-90% (抓個50%吧),食物會降低約30%吸收率,最好空腹吃,口服onset 1-1.5hr,針劑 onset 10-30 min。上圖可看到furosemide進入血液後>95%與alb結合,所以原型藥幾乎不被絲球體過濾,而是送到腎臟近曲小管後被organic anion transporters (OAT-1)硬生生拆離alb丟進腎小管細胞,再被OAT-4丟進腎小管,送到Henle’s loop上升枝做事。
50% 口服furosemide以原型排入腎小管 (針劑80%),其餘被glucuronidation代謝成水溶性物質排入腎臟。而AKI或CKD之爛腎人OAT表現↓,進入Henle’s loop做事的furosemide減少,利尿效果變差。另外嚴重水腫者,腸道吸收變慢,藥物血中peak濃度降低,利尿效果變差,建議改為IV Lasix (因為BA 50%,故劑量為口服的一半)或是改用口服吸收率80-100%較不受食物影響的Bumetanide(且因為它的高脂溶性,他可以被動擴散進腎小管做事,利尿效果較不受腎功能影響)或torsemide。
三、劑量
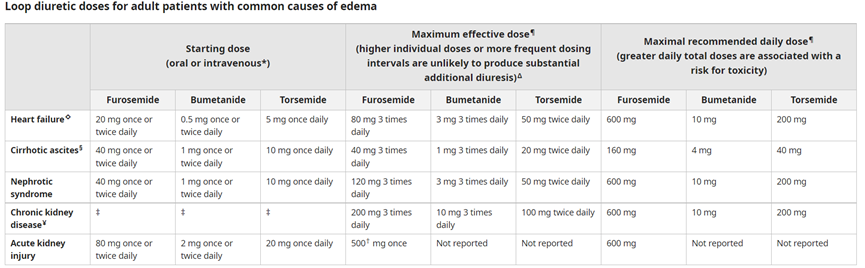
loop diuretics有個效果門檻劑量:針對好腎人,furosemide IV 至少要10 mg才開始有效;爛腎人IV至少需要80-160 mg,也就是說口服Rosis (40mg/tab) 可能需要2# BID 起跳,怪不得有人會此時換成potency較高的Burinex。
若是for ADHF病人,lasix針劑的劑量直接用平日門診口服劑量x2.5倍
furosemide 40 mg IV = 80 mg PO = bumetanide 1 mg IV = 1mg PO
loop diuretics也有個天花板劑量:劑量再高效果增加有限,但不同情境天花板高度不同。
l 針對中度CKD (eGFR>30),最高有效劑量lasix IV 80 mg,
burinex IV 2-3 mg, Torsemide IV 20-50mg;
l 針對重度CKD (eGFR<30),最高有效劑量lasix IV 200
mg, burinex IV 8-10 mg, Torsemide IV 50-100 mg;
l 針對寡尿AKI者,最高有效劑量lasix IV 500-600 mg都有人用過
l 針對HF、肝硬化者,lasix IV 40-80 mg (口服最多吃到160 mg/day) 增加頻次效果優於再繼續加量。
furosemide t1/2
0.5-2hr,但ESRD則為9hr
torsemide t1/2 3-4hr,只受到肝功能影響
bumetanide t1/2 1-1.5hr,主要只受年紀影響,越年幼越t1/2長
四、Continuous vs. Bolus Infusion
furosemide bolus給藥可以快速排Na,但頭1-2hr達最大效果後節節敗退,第二劑的最大效果降低25%,因為腎小管其他段會代償增加Na回收,故最終脫水排鈉效果差。所以要嘛短期使用或要用就建議Continuous infusion以確保藥物進入腎小管的數量與利尿效果。以Burinex為例,bolus換cIF可增加30% 排鈉能力。
但通常cIF 要3hr後才達最大效果,因此通常會先給一針bolus趕快累積腎內濃度。像furosemide則 IV bolus 40-200 mg (會抓平常門診口服劑量的2.5倍來IV) 接著 cIF 10-20
mg/hr,最大40 mg/hr (但也有人用到240 mg/hr,再上去就常出現耳毒性了)。注意,IV bolus若沒有反應,cIF幾乎不會有效。
下表為心衰竭系列文中的內容
另外,大劑量bolus有3-6.4%發生可逆聽毒性,改cIF安全許多。
|
|
Furosemide
(20mg/2ml/amp) |
Bumetanide
(2mg/4ml/amp) |
||
|
BA |
~50%
(食物抑制) |
80-100% (食物不影響) |
||
|
Protein
bind |
>90% |
>90% |
||
|
Onset |
PO
0.5-1hr |
IV 5
min |
PO
0.5-1hr |
IV
2-3 min |
|
Peak effect |
PO 1-2
hr |
IV
0.5 hr |
PO 1-2
hr |
IV 15-30
min |
|
Duration
|
PO 6-8
hr |
IV 2
hr |
PO 4-6
hr |
IV
2-3 hr |
|
T1/2 |
0.5-1
hr |
1-1.5
hr |
||
|
等效劑量 |
PO 40
mg = IV 20 mg |
PO 1 mg = IV 1 mg |
||
|
40 mg
IV furosemide = 1 mg IV bumetanide (這比例並非永遠如此!) |
||||
|
Infusion
Pump: |
l 都要先確認對bolus dose有反應才開始pump l 原則上30min達peak effect,但通常每2-3hr評估一下I/O,盡量keep -500~-1000 l 高劑量下小心聽毒性,請時常評估 |
|||
|
這部分流派超多,但概念是會先用1 amp Q12H bolus給,沒效則最多titrate上去到2amp Q8H (有聽過3amp Q6H),還不行就改pump,再不行就改burinex pump或洗腎。lasix可不稀釋,原汁(10mg/ml) pump 有聽過做法是12支先for set排空,再12支for pump run 24hrs
(1cc/hr) |
初1cc /hr; 若沒效,加給bolus並增加流速至2 cc /hr,不夠力則再加至4cc/hr
所以會看到1cc x 24h÷4cc/amp= 6支burinex 原汁run 24 hr。
有聽過做法是6支先for set排空,再6支for pump run 24hrs
(1cc/hr) |
|||
五、爛腎人 (CKD, Nephrotic Syndrome)
爛腎人或水腫人,細胞外體液增加30%,在eGFR<30者Loop效果雖然變差但還是優於thiazide。CKD 5 (CCr<15)者 furosemide只剩15-20%進入腎小管,可能是OAT-1表現量↓、或是血中累積的離子干擾了furosemide的分泌作用、且下游腎小管代償增加Na再吸收,所以劑量要增加。
在Nephrotic Syndrome者因為蛋白尿流失,alb↓,furosemide會跑到周邊組織躲著,無法藉由alb計程車送往腎血管,而進入腎小管的furosemide也會因為尿中蛋白,被binding,無法做事。加上RAAS活化 近曲與遠端Na再吸收增加,劑量要增加到2-3倍才行。
可行的做法包括:
l 增加furosemide劑量,寡尿AKI者,有人用high
dose bolus 甚至給到600 mg IV QD (我自己認為200-300 mg 就好),但UptoDate不建議再高上去(雖然也有人因為不想洗腎,硬給上去,就是會有各種副作用、可逆的耳毒性風險)
l 如果IV bolus有反應,有U/O 如100ml/h,
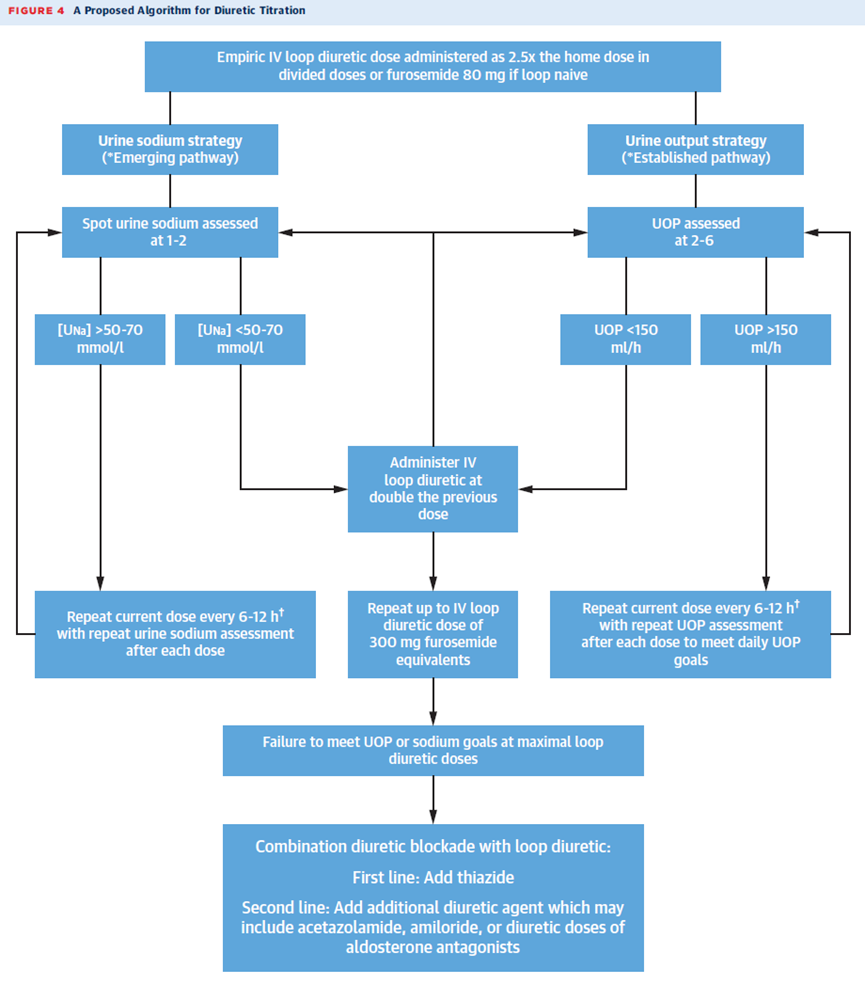
urine Na level ~ 50meq,則維持bolus劑量,一兩天後U/O可能會增加。但不夠的話,要嘛加量到600 mg bolus,要嘛換成cIF。 另外小心副作用如BUN不要爬升100-150、SCr不要增加0.5以上…下圖是JACC
STATE-OF-THE-ART REVIEW 針對CHF與furosemide resistance的使用流程圖
l 換成burinex
l 併用thiazide 抑制遠曲Na再吸收
l 加上ACEI/ARB抑制蛋白尿
l 限制鹽/水分攝取
l 給IV albumin
l 終極招式為洗腎,即便HD期間也可以用大劑量furosemide if 有殘餘尿量,且因為protein binding高,只有約10%會被洗掉,所以給法劑量不因HD而改變。
六、副作用
l Hypovolemia:快速脫水,造成extracellular fluid (ECF)減少,改善水腫,但也會暫時增加SCr,且排掉Cl-、濃縮HCO3-造成代謝性鹼中毒,特別容易發生於老人、CKD、用NSAID者。
(NSAID抑制PGE2、PGI2,抑制入球小動脈的舒張,造成eGFR↓利尿作用↓Na,K滯留、azotemia)。
l 電解質失衡:Na, K, Mg,Ca流失、尿酸↑
(低鉀低鎂高鈣會加劇digoxin的N/V等GI毒性症狀)
l 過敏:furosemide與bumetanide都含有sulfonamide group,小心磺胺過敏。可以換成磺胺類的loop diuretic: ethacrynic acid,但台灣只有一個藥證,敝院是沒有藥啦,且這藥更容易有聽毒性
l 聽/耳毒性:大劑量IV bolus
furosemide較容易瞬間累積高peak濃度於內耳,造成可逆性聽毒性。short-term infusion建議最大流速到4mg/min就好,並用AMG、vancomycin也會增加耳毒性
l DDI:
n furosemide為high protein binding會置換其他高binding藥物,如warfarin、phenytoin效果會增強,故他們劑量應減低。
n cyclosporine 會抑制uric acid排除,加上furosemide會進一步抑制UA排除,增加痛風發作風險
n 其他organic acids (cephalosporin, ciprofloxacin, oseltamivir…)也會競爭OAT-1, OAT-4使的lasix效果變差、其他藥物排不出去,為雙輸局面。
最後,這篇2017日本做的 review
paper分析了furosemide效果變差的機轉:Diuretic usage for protection
against end-organ damage in liver cirrhosis and heart failure. Hepatol Res.
2017 Jan;47(1):11-22.
furosemide
resistance:
1.
HF或肝硬化使腎臟灌流↓水分帶不過來、lasix也帶不過來
2.
GFR↓水分進不去腎小管
3.
Alb↓(by營養不足、發炎消耗、肝硬化減低製造)lasix周邊溜達去帶不過來
4.
尿蛋白bind住小管中的lasix不讓他做事
5.
hyperaldosteronism 導致低血鉀,進而導致腎臟外髓質的renal tubulointerstitial
injury,使裏頭的NKCC2難以被抑制
6.
代謝性酸中毒使近曲小管細胞的膜電位去極化,會抑制OAT-1、OAT-4功能,也就抑制了有機陰離子的分泌作用,血中離子濃度增加,且利尿劑也無法被分泌進去小管做事。
7.
DDI可能競爭OAT-1而抑制lasix效果,或是本身具有腎毒性
8.
腸子水腫,減少口服lasix的吸收
9.
遠端腎小管remodeling,代償增加Na再吸收



沒有留言:
張貼留言