以下內容整理自ninja nerd的影片,英文不錯且有興趣的朋友也可以直接去看。
另外這個ebmconsult.com整理的表格也很有用
----------------------------------------------
心肌細胞分成兩類:
1.
可以自己產生電訊號的節律心肌(pacemaker cell or nodal cell,如SA或AV node)
2.
只能傳導無法放電的非節律心肌(non-pacemaker
cell,如心房或心室的心肌)
兩者的心電圖長相不同,傳訊機轉也不同。
1.
節律心肌(slow
action potential tissue):
funny current Na channel,之所以稱作funny,是因為他跟其他傳導用的心肌不同,電位降低(過極化hyperpolarization)反而會刺激他通道打開,大量Na+進入、少量K+出去SA/AV node cell,淨結果使節律心肌電位上升並活化T-type
Ca ch.拉進更多Ca2+,電位更上升到-40mV足以活化L-type Ca ch.的程度,接著大量Ca進入產生動作電位(action potential),俗稱的心肌電訊號firing,高電位接著活化voltage gated K+ ch.,K+ out,電位降低,回歸休息膜電位(resting membrane potential, -70mV)。大量的Ca還可透過心肌間的gap junction傳遞增加下一個心肌電位。
2.
非節律心肌(fast action
potential tissue):
來自pacemaker cell的陽離子進入non-pacemaker cell,電位上升刺激voltage gated Na ch.,電位上升至>0mV後Na ch.關閉(進入不反應期),並且高電位開啟voltage gated K+ ch.(K+流出電位下降),隨即開啟L-type Ca ch.
(Ca2+流入),且心肌細胞的肌質網(sarcoplasmic reticulum, SR)Ca釋出,維持一個高原後Ca ch.關閉,K持續out,電位下降,並由ATPase維持休息膜電位
病理學
心律不整有分成很多型態,我覺得這張圖表做得不錯,粗略分成心跳快、心跳慢、纖維顫動。
從致病機轉上也可分成
1.
自主神經活性改變:通常是交感神經/迷走神經刺激節律心肌,電訊號依循正常路徑傳遞,只是心跳快/慢一點(sinus tachycardia/bradycardia),若無明顯症狀通常不太需要給藥。PACs
(premature atrial contractions)、PVCs (premature ventricular contractions)則通常會給藥(βB或CCB)
2.
Triggered activity:
l EAD: 非節律心肌在phase 2、3 L type Ca流進太多造成電位上升firing (QT prolong、brady、缺氧、酸血、低鉀都是誘發因子),造成VT甚至TdP。
l DAD: 非節律心肌在phase 4 細胞內肌質網釋出太多Ca造成電位上升firing (缺血、高鈣、digoxin為誘發因子),造成catecholaminergic
polymorphic ventricular tachycardia (CPVT) 與bidirectional ventricular tachycardia(BVT)…都是少見的心律。
因為是非節律心肌在作怪,屬於fast action potential tissue,故心跳可以很快
3.
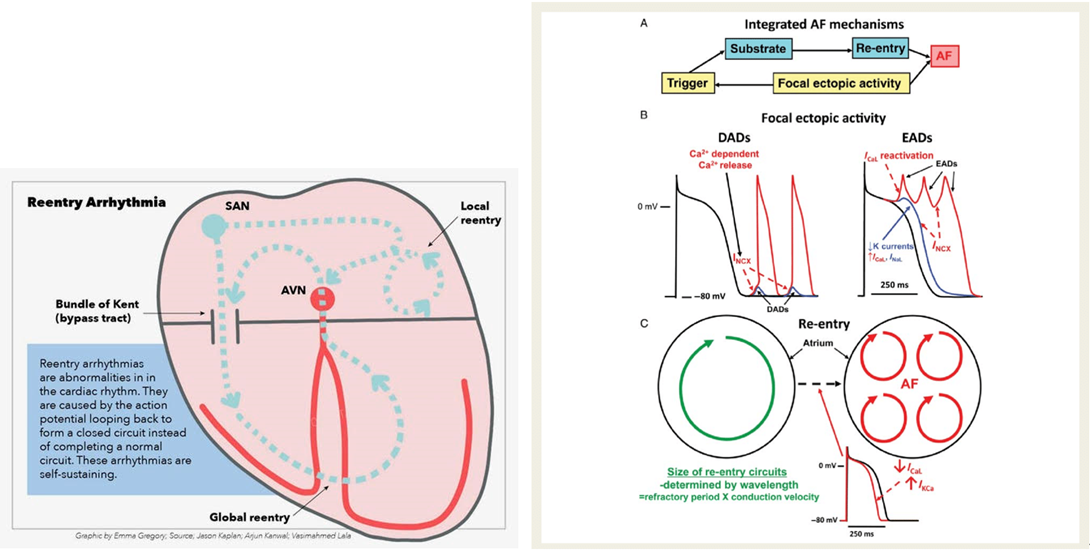
Re-entry:所有心肌細胞都有可能,包含
l 結構問題(多了一條accessory pathway(bypass
tract)傳訊號) Wolff
Parkinson White(WPW) Syndrome
l 功能問題(結構正常,但電訊傳遞有問題,通常是心肌纖維化、傷疤造成re-entry) Atrioventricular Nodal Reentrant Tachycardia (AVNRT為SVT的一種)、AF/AFT、VT

個別心肌細胞的電訊號如圖,如果從胸口貼電極接收所有心肌電訊號的
疊加
最終呈現出來的就是我們熟知的心電圖波形
|
Vaughan Williams Classification依照抑制的channel分類
|
|
Class
|
藥物(口訣)
|
Action
|
適應症
|
|
Ia
|
鈉
|
Quinidine, Procainamide, Disopyramide
O P D
|
|
不反應期↑(有部分K+ch抑制)
中抑制phase0
|
心房(AF、AFL、SVT)
心室(VT、TdP)
抑制非節律心肌的phase0 Voltage-gated Na ch.,程度由強至弱為class C A B
|
|
Ia不反應期↑AP↑則QT↑可能導致TdP
Quinidine- Cinchonism; Diso-anticholinergic;
proca-induced SLE
|
|
Ib
|
Phenytoin,
mexiletine, lidocaine, tocainid
菲尼, 沒, 力, 拖卡車
|
|
不反應期↓(抑制活性/不活性期Na ch)
弱抑制phase0
|
|
可能AVN blockage、刺激交感N:癲癇、抑制交感N:憂鬱
|
|
Ic
|
Moricizine,
flecainide, propafenone
毛利小五郎逃跑 去做propa
|
|
不反應期⭤
強抑制phase0
|
|
proarrhythmic effect強,導致VF,會惡化CAD/HF/LVH/MI→猝死
|
|
II
|
杯
|
β blocker: esmolol (唯一IV), metoprolol, atenolol,
proprenolol
|
|
心房&SV nod ( AF、AFL、SVT)
心室(PVC…trigger
factor為HTN、心肌肥大、CHF、MI、VT、 甲狀腺亢進/低下、腎上腺/性腺問題、低血K/Mg、缺氧、藥物(β blocker(可能trigger也可用於治療…)、antihistamine、cocaine、安非他命、咖啡因、尼古丁、酒精)
|
|
抑制節律心肌的β1 adrenergic R. (天然受質是NE、epi),所以cAMP↓主要抑制L-Ca流入: 抑制phase0,但部分可抑制IfNa: 抑制phase4上升,抑制AV node將過快放電訊號(AF、AFL、SVT)傳到心室: 心跳降低
也可抑制非節律心肌phase2抑制PVC,也使心肌收縮力降低
|
|
III
|
鉀
|
Dronedarone, Sotalol, amiodarone
左, 手, arm
|
|
心房(AF,AFL)
心室(VT)
|
|
抑制非節律心肌的phase1-3 Voltage-gated
K ch.
|
|
ERP↑、AP↑、QT↑、EAD↑、TdP↑
Amiodarone副作用多: ILD、含碘影響T3/T4、肝炎、皮膚光敏感、色素沉澱(皮、眼)
|
|
IV
|
鈣
|
Non-DHP
CCB: verapamil (Isoptin), diltiazem (Herbesser)
|
|
SV nod ( AF、AFL、SVT)
|
|
主要抑制節律心肌的L-Ca ch.,抑制phase 0,抑制訊號傳到到心室: 心跳降低。
也可抑制非節律心肌的L-Ca ch.: 心肌收縮力降低
|
|
V
|
其他
|
Adenosine抑制節律心肌的Adenosine
Digoxin促進迷走神經作用於節律心肌的M2 R.(天然受質為Ach)兩者皆會抑制C流入、促進K流出,拉低電位,抑制AV node放電:心跳降低
*Digoxin抑制心肌細胞Na/K ch. (造成高血鉀), 抑制Na/Ca交換,細胞內Ca↑收縮力↑同時增加DAD可能,造成VT(尤其是低血鉀時,因為沒人跟digoxin競爭Na/K ch.)
|
|
SVT (adenosin)
AF (Digoxin後線for同時有HFrEF者)
|
|
依照抑制的組織分類
|
|
Non pacemaker blockage
|
抑制Voltage gated Na ch. (Na. ch. blocker)就可抑制不該出現的電訊號;
拉長phase 3(K ch. blocker)可以拉長不反應期,快速產生的電訊號或re-entry的訊號就無法傳遞下去…作為rhythm control,治療AF、AFL、(SVT)、VT、TdP
|
|
AV node blockage
|
能抑制IfNa (β-blocker、ivabradine)或L-Ca ch. (CCB),就能抑制AV node將SA node的訊號傳下去,心跳變慢,作為rate
control,治療AF、AFL、SVT。如class II、class IV、adenosine、digoxin…
|
疾病與藥物選擇
|
疾病
|
手段
|
藥物
|
概念
|
|
AF/AFL
|
Rate ctrl (-)AVN
|
CCB, βB
Digoxin(HFrEF)
|
抑制AVN的傳導能力,減少心房快速產生的訊號傳遞到心室
|
|
Rhythm ctrl
(-)非節律心肌放電
|
Class Ia(常見procainamide)-
用於AF/AFL+WPW有額外傳訊路徑,(-)AVN沒有意義
|
抑制非節律心肌的放電,或拉長不反應期,減少訊號產生,或傳遞
|
|
Class Ic(常見Flecainide,
propafenone)-用於無CAD/HF/LVH/MI者,因為proarrhythmic effect強,惡化之
|
|
Class III(amiodarone, sotalol)-
將急性AF/AFL校正回SR
|
|
SVT
|
Rate ctrl (-)AVN、SAN
|
Adenosine急性降心跳(onset 10秒中,心臟重開機)過度使用小心coronary steal
syndrome-MI、胸痛、支氣管痙攣、皮膚血管擴張潮紅、低血壓
|
SVT HR 150-250很快但是regular,可由壓力、感染、CHF、COPD、CAD、藥物、抽菸造成。
|
|
CCB, βB慢性預防
|
|
PAC
|
Rate ctrl (-)AVN
|
βB
|
PAC源自交感神經過度,所以βB可抑制交感神經
|
|
TdP
|
Rhythm ctrl
(-)非節律心肌放電
|
DC 造成TdP的藥物
|
屬於Polymorphic VT, QT prolong
(任何拉長AP、ERP的藥物都可能惡化,故class Ia, III, macrolides,FQs,抗精神病藥物,TCA,5HT3
inh, primperan)
選用可縮短QT的藥物,防止症狀惡化成VF。
低血壓或心跳停止者請電擊*~基本上TdP會失去意識,首選都會先電下去整流
|
|
MgSO4 (2g/15min IV,1-4g/hr維持Mg 2-3 mmol/L(4.8-7.3
mg/dL)以穩定細胞膜電位,for藥物導致的QT↑)
|
|
校正低血鉀/鎂/鈣
|
|
Class Ib(常見lidocaine,
mexiletine)
|
|
midazolam降低交感神經興奮
|
|
Isoproterenol (HR↑會↓AP↓QT)
|
|
PVC
|
Rate ctrl (-)AVN
|
βB
|
PVC源自交感神經過度,所以βB可抑制交感神經
|
|
VT
|
Rhythm ctrl
(-)非節律心肌放電
|
Class Ia(procainamide)-as後線選擇
|
VT通常源自心室非節律心肌過度放電或re-entry,透過拉長AP/拉長ERP
|
|
Class Ib(lidocaine)-用於MI導致VT者
|
|
Class III(amiodarone, sotalol)
|
|
Rate ctrl
|
βB壓心跳也有效
|
*電擊 (electrical cardioversion): 基本上AF、AFL、VT、VF都可以靠電擊整流恢復SR,只是一般只用於急症VT(TdP屬之)、VF,因為這兩者心室無法有效打出血液,大腦灌流差,容易失去意識,此時去電她OK。但AF/AFL通常還是先用rate/rhythm crtl為主