MRSA分成社區型與院內型MRSA,社區型CA-MRSA抗藥性相對低一些,針對這種低抗藥性MRSA在檢驗時要更加小心。有時候檢驗結果Oxacillin: S,你以為是MSSA,結果給病人IV oxacillin卻病情惡化。可能是因為這隻CA-MRSA屬於低抗藥性,在體外因為菌量少,檢驗用的oxa藥錠有效,但體內就失敗了。
細菌在培養皿上是否會被抗生素殺掉,有很多影響陰因子:接種菌量(inoculum effect)、細菌的菌落堆積(劃培養皿的技術不好)、培養的時間、溫度、pH值及 NaCl的濃度等。有抑菌圈不代表在你體內的細菌100%能被抗生素殺掉,所以檢驗學一直在作研究,希望找到較好的實驗條件與敏感性、專一性較高的抗生素來反應MRSA的抗藥性。
MRSA的抗藥性主要是因為S.aureus獲得mecA基因,可轉譯出penicillin-binding
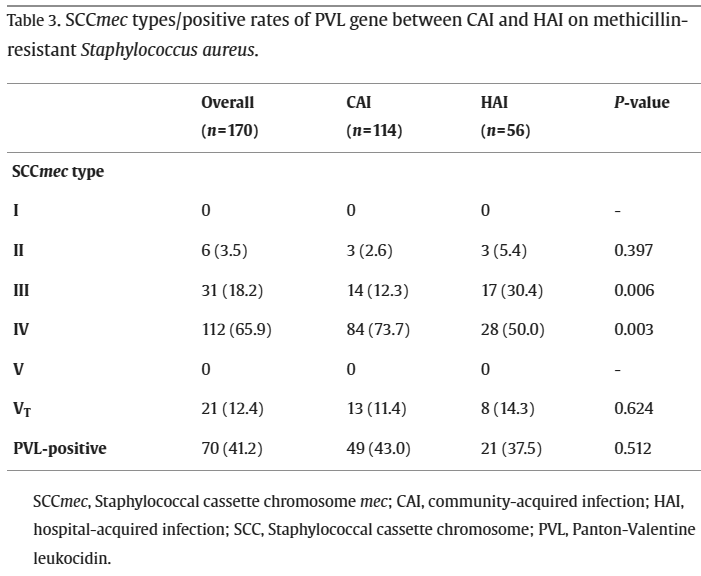
protein 2a (PBP 2a),他與oxacillin的親和性差,是謂oxacillin resistance-MRSA。SCCmec為一大型基因載體,類似以前學的細菌質體(plasmid)上面承載著mecA,而這種SCCmec共有13型,type1、2、3為大型載體除了有mecA還有其他抗藥基因,而type 4、5就小一點只有mecA。HA-MRSA帶有type 1、2或3所以除了抗oxa之外,也抗moxi、doxy、baktar之類的。CA-MRSA僅帶type4或5所以只抗oxa,還有很多抗生素可用。
另一個區分法是CA-MRSA 90%帶有基因lukS-PV或lukF-PV,能轉譯出Panton-Valentine leukocidin (PVL)毒力蛋白,會分解各種白血球,造成skin and soft tissue infections (SSTIs) 以及 severe necrotizing pneumonia...而HA-MRSA僅約7%帶有PVL,然而PVL與抗藥性無關
根據這篇2020年台灣本土的CA-/HA-MRSA的抗生素敏感性測試研究:
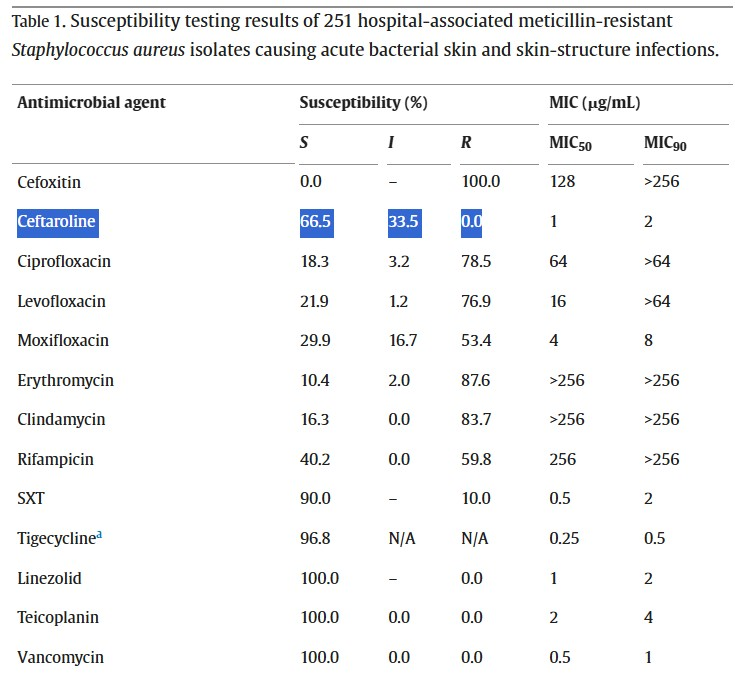
圖中可以先看到ceftaroline對上MRSA S的比例95.9%;I為4.1%(dose dependent)、teicoplanin S為100%,4.1%中主要是HA-MRSA,以及不帶有PVL毒素的菌株(通常就是HA-MRSA),另外從ceftaroline intermediate的7隻菌身上,發現SCCmec的基因型主要為typeII與III
也就是如果用ceftaroline標準劑量600mg Q12H IV infusion 1hr,會有4.1%失敗,雖然確實也不高,但teico畢竟就S=100%擺在那裡,醫師如果確定是HA-MRSA應該還是會傾向選擇Teico,除非病人同時要cover GNB且偏向CA-MRSA,如果真心想用ceftaroline來打HA-MRSA,可能要給到600mg Q8H IV 比較保險,甚至要prolong到2hr輸注?
這是中國做的研究,雖然地區不同,抗藥性也不一樣,但這邊可以更明顯看出Teicoplanin與Ceftaroline的差距
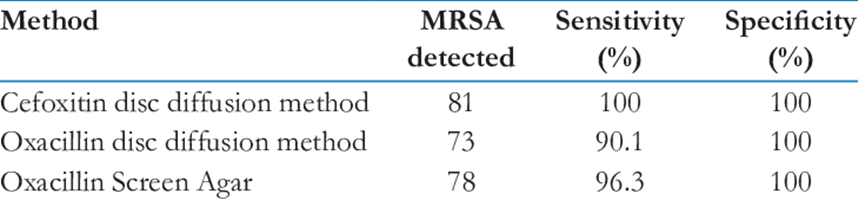
根據多項研究發現,低抗藥性MRSA的mecA基因表現具有是異質性 (heterogeneous),不同溫度、PH、NaCl濃度、菌量都會影響其表現,而造成檢驗結果誤判。黃金準則當然是做PCR驗到mecA基因,但就花時間又花錢。從2004年起CLSI首次推薦使用cefoxitin紙錠擴散法來檢測 MRSA,其敏感性較高、專一性較高、培養時間短(cefoxitin 24hr, oxa >40hr)、界線明顯較容易判讀: 調製成濁度0.5 McFarland的懸浮菌液,以棉棒塗抹於Mueller-Hinton agar培養基,貼上 30 µg cefoxitin紙錠,在35℃下培養24小時,以反射光(reflected light)直接判讀: ≦21 mm為oxacillin R、>21mm為S。也是很直觀,不像clindamycin要做D test
以北榮的檢驗為例:
Cefoxitin Screen (+) 解讀為Cefoxitin induced mecA基因 (+) = oxa沒效
Inducible Clindamycin Resistance (+) 解讀為Clindamycin induced
erm基因 (+)=clinda沒效



沒有留言:
張貼留言