Q2: 為什麼給了FFP好像INR沒有降回去?
FFP(fresh frozen plasma)因為從捐血者血中取出放入-18C冷凍8hr即可結冰,故名新鮮冷凍血漿。
首先要先了解FFP內容物:
l clotting factors(包含protein C,S, antithrombin)
l fibrinogen (factor I)
l 血漿中的albumin、Ig
l 電解質

主要適應症:[2]
1.
凝血因子缺乏,PT或aPTT延長> 1.5倍,可能出血;或凝血因子缺乏將接受侵襲性診療。
*凝血因子缺乏的原因有:
(1).
肝病引發多重凝血因子缺乏
(2).
DIC
(3).
凝血因子缺乏症,如hemophilia
A/B/C分別缺乏factor 8/9/11
(4).
大量輸血造成凝血因子稀釋(以 PT、aPTT 作為指標)
2.
須”緊急”反轉warfarin之效果
3.
血漿置換、新生兒之換血
4.
大手術後出血(來不及取得 PT、aPTT 報告)時
5.
治療 thrombotic
thrombocytopenic purpura(TTP)
6.
Anti-thrombin III、protein C or S缺乏將接受手術或正接受heparin治療 thrombosis。
l 可以看到大致上都是用在INR/PTT上升,並且有出血的時機
l 注意:
健康捐血者的血漿INR可能本身就高到1.3,UpToDate [1]建議FFP僅當病人的INR ≥1.6時才考慮用來降INR。
且當INR ≤1.85時,FFP校正INR的效果差,減少臨床出血的能力差,要用很大量才有一點點效果,which is很浪費。再者FFP中的factor 7半衰期2-7hr-很短。如果沒有active bleeding那靠FFP壓下來的INR很快就會又prolong回去了
l 不過FFP相對vit K的好處是onset快,1hr就會明顯看到PT/INR降下來;相較IV vit K peak effect 12-14hr。而且如果是因為factor 2/7/9/10以外的凝因缺乏而PT,PTT
prolong,vit K相對效果差,此時FFP讚!
l 用量:1U=250ml
低~中出血風險:IF 2U (10 ml/kg)
高出血風險或急性出血:IF 4U (20 ml/kg)
l IF時要小心:過敏、transfusion
associated circularly overload, transfusion related acute lung injury
l 不要把FFP當作volume expender用
l 血品中不可加入藥物或NS以外的稀釋溶液
結論:
病人就算是INR 1.54時給FFP(本身可能INR 1.3)除非給很大量,不然基本壓不下去
<同場加映>[3][4]
如果是因為warfarin而INR增加。INR<5都可以透過停藥一段時間,等INR正常再給新的劑量。但若INR>5,vit K, FFP, PCC就會介入…
1.
INR>10
沒出血:給vit K (國外建議口服,但台灣沒有,一般都是2.5-10 mg slow IV or IF)+ hold warfarin
有出血:PCC(效果與FFP相似,但較少輸注副作用)+ vit K 10 mg+ hold warfarin
2.
INR 5-9
沒出血:vit K 2.5-10 mg + hold warfarin
有出血:輕中度出血àPCC 25-50U/kg(或FFP 2U)+ vit K
2.5-10 mg+ hold
嚴重出血à PCC 25-50U/kg(或FFP 4U)+ vit K 10
mg+ hold
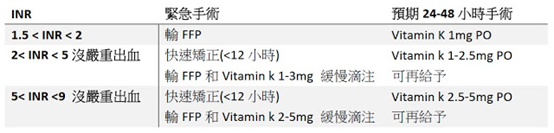
像今天這病人為了手術要降INR,可以”參考”下表
INR1.5-2之間用FFP效果也許不會很好,但也許有效
Ref:
1.
UpToDate, Clinical use of
plasma components https://reurl.cc/VXNzoY
2.
臺北榮民總醫院 血液成分使用準則https://reurl.cc/N64QoQ
3.
Management of
warfarin-associated bleeding or supratherapeutic INR https://reurl.cc/D64jrR
4.
小逸文筆記,Warfarin過量之INR矯正https://reurl.cc/r8r9W4