以前想到Candida在台灣最多的就是不怎麼抗藥的C.albican、C. tropicalis、C.parasilosis,用fluconazole就有效了
不過Candida auris (耳念珠菌),近年來漸漸變成WHO關切的 ”4隻Critical菌種之一”,包含C.auris、Cryptococcus
neoformans、Aspergillus fumigatus、C. Alb,不是感染會很嚴重,就是容易outbreak傳播
C. auris最早是2005年從日本病人的耳朵中分離出來通報,後漸漸往歐美擴散出去(如上下圖)。存活力/環境適應力強、易傳染、不容易區分鑑定、抗藥性高,是它的特色。所幸這隻黴菌數量不多,時至今日,日本全國也才61件,台灣3件
C. auris自然宿主未知,但曾在人類皮膚/耳道/血液、狗、眼鏡蛇身上發現,可在鹽度10%、高溫42°C的環境生存 (C.alb可在40°C生存),隨著氣候變遷,適合他們生長地的溫暖溼地增加,可能隨著鳥類傳播接觸進到人類社會中。
C.auris目前可以分成6種基因型(clade),且還在持續增加中:
l Clade 2、5主要從耳朵分離出,抗藥性低、良性不太有致病力、少見大規模傳播,日本的61件中有58件是clade 2
l Clade 1、3、4通常會全身血液感染,抗藥性高、具致病力、容易outbreak,美國的34件中有30件屬之,所以US
CDC才特別關切他
l 要區分clade需要透過new
generation sequencing (NGS)測基因,輔以細胞形狀差異判斷。才能知道是否需要積極治療
|
~ 2023年TIMM C. auris
research center的研究資料 |
|||||
|
|
總數 |
Clade (基因型) |
|||
|
I |
II |
III |
IV |
||
|
日本 |
61 |
3 |
58 |
0 |
0 |
|
韓國 |
2 |
0 |
2 |
0 |
0 |
|
台灣 |
3 |
|
|
|
|
|
印度 |
12 |
12 |
0 |
0 |
0 |
|
英國 |
4 |
2 |
1 |
1 |
0 |
|
美國 |
34 |
6 |
4 |
12 |
12 |
|
總數 |
116 |
23(26?) |
65 |
13 |
12 |
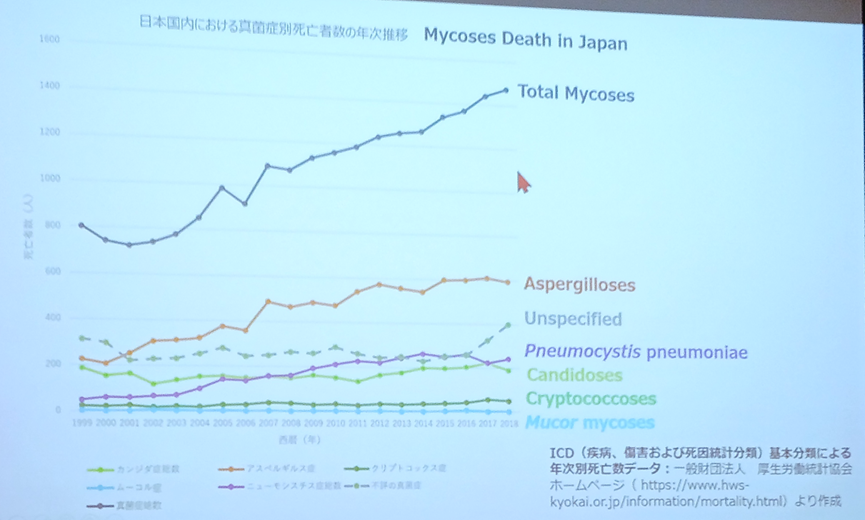
以日本國內為例,歷年因黴菌感染而死亡的人中,Aspergillus最多,其次就是PJP和Candida。但未鑑定出來的菌種卻是第2多的,有沒有可能C. Auris其實大大被低估了?
在台灣candida的檢驗方法多半是先取病患檢體(耳道、腋窩、鼠蹊…),放在特定培養皿上培養,養出菌落後,看用什麼方法鑑定出菌種(如細菌最常用的是Vitek 2),同時用黴菌接觸抗生素,看看藥物敏感性。
而根據這篇台灣感控雜誌介紹,即便使用目前公認最準的MALDI-TOF-MS鑑定,如果參考用的樣本數據庫沒有選對,還是可能誤認成C. haemulonii和 C. Albicans,因而選用到太前線的經驗性藥物,如fluconazole而治療失敗~
傳染力:
之所以C.auris傳染力強,可能因為它擁有其他Candida沒有的surface colonization factor -1 (SCF1)、adhesin
IFF4109幫助他黏附在生物體皮膚、易形成biofilm。他可以在人皮膚中存活>1個月、戶外環境(桌面、床欄、床簾、窗戶...)存活>2周(C.alb僅能1天),有些資料甚至發現病人帶原61-82天才變陰性,加上clade1、3、4致病力/抗藥性高,且可以透過空氣傳播,所以常見outbreak
防疫、疫調:
所幸Candida顆粒大,用一般手術口罩足矣,無須N95。
其實更重要的是洗手與環境清消,四級銨消毒劑(quaternary
ammonium),如BKC無效,應選用醫療級抗困難梭狀芽孢桿菌的殺孢劑,如:1000 PPM 的次氯酸鈉(Sodium hypochlorite)、4.5%過氧化氫強效配方(hydrogen peroxide enhanced action
formulation,HP-EAF),或至少用75%酒精消毒手部與桌面,至少一天兩次。
疫調也很重要,解決感染的源頭、了解接觸史,曾發生過的感染來自共用的腋下體溫計、洗腎機器、廁所馬桶、共用的病房、共同清洗的衣被枕頭、手部清潔不徹底。並且醫院與醫院之間也可能互傳,總之面對C.auris的防疫,可能要搞得像COVID-19初期那般謹慎隔離才行。
風險因子:
目前普遍認為感染C.auris的風險因子為
l 住進ICU
l 住院天數長
l 近期手術(腹腔、泌尿道)
l DM
l 使用過長時間的抗黴菌藥、廣效抗生素
l 相關管路設備(呼吸管、尿管、CVC、洗腎血管...)
但即便你都沒有這些風險因子,還是可能第一次感染就長抗藥性的C.auris,因為有些農藥含有~azole的成分,野外的C.auris早就訓練過,產生抗藥性了
台灣至今共三案例,都在南部,可能與氣候有關:
|
|
年 |
檢體 |
Antifungal
MIC in mg/L |
||||||||
|
AMB |
FLC |
ISA |
POS |
VRC |
AFG |
MFG |
5FC |
|
|||
|
1.奇美 |
2018 |
傷口 |
0.5 (S) |
16 (S) |
0.25 (NA) |
0.25 (NA) |
0.25 (NA) |
0.5-1(S) |
0.25-0.5(S) |
≤0.06 (NA) |
|
|
2.高醫 |
血液 |
1 (S) |
8 (S) |
0.06 (NA) |
0.12 (NA) |
0.12 (NA) |
0.12(S) |
0.06 (S) |
≤0.06 (NA) |
|
|
|
3.高醫 |
2022 |
耳道 |
(S) |
(S) |
(S) |
(S) |
(S) |
(S) |
(S) |
(S) |
|
1.
南部50多歲男性,有DM和天疱瘡而服用類固醇及抗生素治療,2018年4月因皮膚感染引發cellulitis,skin/C: C.auris (wt),輕症門診治療追蹤。
2.
南部60多歲男性,是越南台商有DM和中風病史,2021年5月因意識混亂、診斷敗血性腦病變住院,7月轉診回台,有HD及CVD,住院3週後因發燒血壓偏低、B/C: C.auris (wt),使用anidulafungin 200mg, then 100mg QD x15天後培養轉陰,病況改善轉出加護病房。
3.
南部40多歲男性,外耳道膽脂瘤病史曾因復發多次手術,2022年2月因耳漏、耳鳴、聽損、頭暈1個月,discharge/C:
C.auris (wt),輕症門診治療追蹤。
後續分析發現2018、2021兩株菌屬於clade
I,但似乎不如美國那般抗藥,算是現階段好消息,如果演變成抗藥菌的話,azole類效果都不好,Echinocandin就類為首選
結語:
至少目前在台灣出現的C.auris並非像熱病講的那般抗藥,wild type的菌株連fluconazole都是有效的,臨床上如果檢驗出Candida,用fluconazole治不好,除了C.krusei、C.glabrata,現在要多懷疑C.auris喔。
面對它,防疫、清消、疫調這些都是非常重要的









沒有留言:
張貼留言