若遇到病人使用抗生素導致腹瀉,可考慮三種處理法:
1.
換藥
2.
減量、停藥
3.
止瀉
--------------------------------------------------------------------------
1. 換藥
- 考量疾病本身細菌的coverage…決定如何升接/降階
- 考量AAD風險:是否破壞原生菌叢?
人的腸道菌(大腸)以厚壁菌門(Firmicutes)和擬桿菌門(Bacteroidetes)為主,佔全體腸道菌90%,其他如Actinobacteria,
Proteobacteria, Fusobacteria, and Verrucomicrobia…
厚壁菌門(Firmicutes)中以Clostridium屬佔95% (厭氧G+),其餘為Lactobacillus
(兼性厭氧G+),
Bacillus(兼性厭氧G+),
Enterococcus(兼性厭氧G+),
and Ruminococcus(厭氧G+)
擬桿菌門(Bacteroidetes)中以Bacteroides
and Prevotella為主
放線菌門(Actinomycetota,舊名Actinobacteria) 以Bifidobacterium屬為主
也有一說,腸道菌分成20%善良不易致病的共生菌,如
l 乳酸桿菌(Lactobacillus):
以乳酸菌為首,可分泌乳酸、發酵營養物產生短鏈脂肪酸(SCFA)等酸化腸道,抑制壞菌生長。
嗜酸乳酸桿菌(A菌acidophilus)、乾酪乳酸桿菌(C菌casei)、鼠李糖乳酸桿菌(LGG菌rhamnosus)、代田菌(casei strain Shirota)、副乾酪乳酸桿菌(paracasei)、加氏乳酸桿菌(FrançoisGasser)、唾液乳酸桿菌(salivarius)、植物乳酸桿菌(arabinosus)、短乳酸桿菌(brevis)、洛德乳酸桿菌(reuteri)、芽孢乳酸桿菌(sporogene)、保加利亞乳酸桿菌(LB菌delbrueckii subsp. bulgaricus)
l 雙歧桿菌(Bifidobacterium):
比菲德氏菌(B菌bifidum)、長雙歧桿菌(龍根菌longum)、短雙歧桿菌(breve)、乳酸雙歧桿菌(雷特氏B菌B.Lactis)、嬰兒/成人雙歧桿菌…
l 芽孢酪酸桿菌(宮入菌MIYAIRI、Clostridium butyricum)
l 嗜熱鏈球菌(Streptococcus thermophilus)
l 布拉酵母菌(Saccharomyces boulardii)
l 枯草芽孢桿菌(Bacillus subtilis)
20%致病壞菌,如:
l Staphylococcus spp
l 病原性大腸桿菌(Enteropathogenic Escherichia coli)
l PsA
l KP
l Salmonella
l Shigella
l 曲狀桿菌(Campylobacter jejuni)
l 霍亂弧菌
l 仙人掌桿菌
以及60%伺機型中性菌
l 困難梭狀芽孢桿菌(clostridium difficile)、產氣梭狀芽孢桿菌(Clostridium perfringens)、其他clostridium spp.
l 非病原性大腸桿菌 (E.coli)
l
鬆脆桿菌
(Bacteroides fragilis)
l
乳酸腸球菌(糞腸球菌Enterococcus faecalis)
l
厭氧性鏈球菌
l
酵母菌、黴菌(真菌)、麴菌
三者之間達成穩定的平衡,若是使用抗生素,將好菌殺掉,壞菌就會聲勢漲起。病人若免疫差,腸道黏膜有破,伺機型中性菌就會變壞人 。
---------------------------------------------------------------------------
Antibiotic-associated diarrhea (AAD)
5-39%病人給抗生素後1周~停藥2個月內(?)都有可能腹瀉,其中一半以上不知機轉(也許是Clostridium perfringens、SA、Candida、KP、salmonella…),另15-39%是因為抗生素殺了一堆腸內菌但弄不死C.diff,少了競爭對手所以他大肆繁殖,造成pseudomembranous colitis,有7%的死亡率。而改變腸道菌叢會生病腹瀉這件事,在長期使用PPI者身上也有發現,因為胃酸不夠酸,一些外來菌安全抵達腸道改變了原生菌叢,C.diff又稱大王了。
Antibiotic-associated diarrhea and Clostridium difficile-associated diarrhea出自這篇文章
基本上會殺死腸道菌(尤其是厭氧菌)的抗生素都會腹瀉,分析79篇RCT,32042人的systematic review and meta-analysis發現常見導致CDI者為:
l
clindamycin
l carbapenem
l cephalosporin
l aminopenicillins
(Augmentin)
l 廣效性抗生素 (Tazocin)
宿主因素包括>65歲、免疫抑制、住ICU、長期住院。
當C.diff大增後,分泌toxin A&B導致黏膜損傷和colitis、腹瀉。
建議更換較不易腹瀉的抗生素,如quinolones(levo, cipro)、co-trimoxazole或 aminoglycosides皆不太cover厭氧菌。CDI的風險較低。
2. 減量、停藥
減少對腸道原生菌叢、益生菌的殺傷力。據統計,原抗生素停藥後3天左右症狀緩解,但只有減量效果可能有限。
3. 止瀉
給予smecta
PO、kaopectin
suspension PO等吸附性止瀉藥。較不推薦使用loperamide
PO或Atropine
IV等抑制腸道蠕動的藥物,怕把壞菌如c.
diff或其toxin
A&B滯留在腸中持續破壞腸壁細胞,但真的拉到非常嚴重,還是可以適量用個1-2劑。
給口服益生菌:
恢復腸道健康菌叢,有許多篇研究認為益生菌在預防或治療AAD都有效果,但研究規模偏小、人數少,證據力較弱。畢竟每個人的腸道菌叢都不一樣,跟他的飲食有關係。
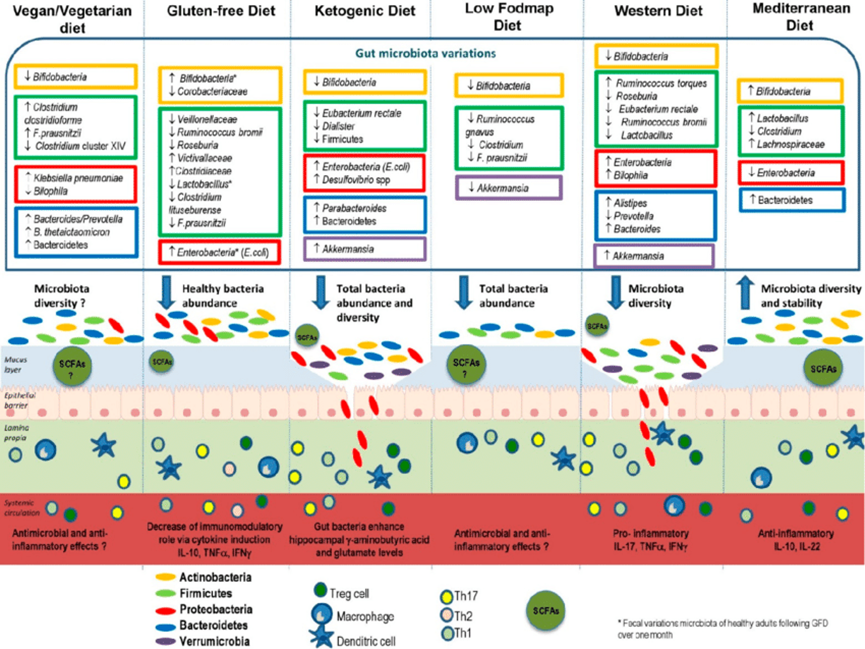
FODMAP: fermentable oligo-, di-, mono-saccharides, and polyols; GFD: gluten-free diet; SCFAs: short-chain fatty acids.
就有人研究不同飲食會怎樣影響腸道菌叢的組成、肌肉層、黏液層與免疫細胞。黃框為Actinobacteria;綠Firmicutes;紅Proteobacteria;藍Bacteroides;紫Verrumicrobia
但確實還是有RCT或Meta-analysis顯示有效的,既然益生菌本身相對安全無副作用(除了Saccharomyces
boulardii有許多免疫抑制者吃了得到菌血症),那就姑且一試吧。