台灣洗腎率高,每年超過9萬人,以40-64歲最多,這是各種因素綜合的結果:
l 慢性病與代謝問題
n 新洗腎患者中46%源自糖尿病腎病變(Diabetic Kidney Disease, DKD):一週喝超過7杯手搖飲,腎衰竭風險增加61%、高尿酸血症風險也增加85%
n 糖尿病、高血壓、高血脂長期控制不良,加速腎絲球硬化與腎功能衰退
l 濫用藥物
n NSAID ! NSAID !還是NSAID !…EVE有NSAID、診所開的藥包中有NSAID、綜合感冒藥/糖漿中有NSAID、地下電台黑藥丸有NSAID、神棍香灰水中也可能有NSAID,只要是NSAID,就算ibuprofen吃一顆也可能讓你腎臟爛掉,請了解自身腎功能,非吃不可的話請多多多多喝水~
n 來路不明中草藥,如馬兜鈴、關木通、天仙藤、青木香、廣防己、細辛…等,都含有馬兜鈴酸,會讓腎小管壞死、腎間質纖維化、癌化
n 含Paraphenylene diamine (PPD)的染髮劑,可能造成橫紋肌溶解,進而AKI。
l 洗腎很便宜
n 全額給付降低門檻:健保涵蓋透析治療全額費用,使患者更易接受長期洗腎。
n 透析品質與存活率高:台灣2012-2016年透析患者五年累積存活率為55.2%,相對高於歐洲2012-2016年41.6%、加拿大2017年41.7%、馬來西亞2012-2016年50.0%、美國2016年42.8%、澳洲2012-2021年52.3%、紐西蘭2012-2021年 48.5%,優於國際平均,間接推升盛行率。
n 腎移植率低:台灣移植率僅美國的1/6,患者多持續依賴透析
l 人口結構與疾病型態
n 高齡化:控制了心機梗塞、中風、感染,那病人救活得久,活得久腎功能退化、癌症自然找上門
n 早期篩檢不足:40歲以上僅54%定期驗尿,高風險族群(如三高)未能及時控制蛋白尿與腎功能
總之,針對DM、CKD、HF病人,降低腎絲球壓力、減少蛋白尿可以減緩腎功能惡化,常見藥物如:
l SGLT2i 最全面,對DM、CKD、HF都有好處
l Finerenone (Kerendia®可申達) 為最新的Mineralocorticoid receptor antagonists (更專一性的MRA,臨床上可能取代spironolactone地位)
l ACEI/ARB (ACEI已經很少用了,乾咳副作用,少數殘存如captopril用於硬皮症的高血壓有用)
l Ketosteril ® (吉多利錠)消耗掉體內的含氮廢物,分擔腎絲球需過濾氮的工作
l Kremezin®(克裏美淨) 選擇性吸附腸道中的尿毒素,分擔腎絲球需過濾氮的工作
|
|
Empagliflozin 10mg 心腎糖 |
Empagliflozin 25mg 血糖 |
Dapagliflozin 10mg |
Canagliflozin 100mg |
|
衛生署許可證適應症 |
l
DM2: l
CKD: 減緩eGFR下降、ESRD或腎臟死亡、CV death、全因性住院 l
HF:用於NYHA2-4的HF可降低CV death和HF住院風險。減緩eGFR下降 |
l
血糖控制:用於成人及10歲以上小兒之DM2 l
預防心血管事件:用於具DM2+CVD可降低CV death風險 |
l
DM2: (3)預防腎臟病:降低CKD新發生或惡化風險 l
CKD:延緩eGFR的下降、ESRD、HF住院和CV death風險 l
HF:降低CV death、HF住院風險 |
l
第二型糖尿病 l
糖尿病腎病變 |
|
健保規定 |
Dapagliflozin (如Forxiga)、empagliflozin (如Jardiance 10mg) …(114/3/1新增) 1. 用於HFrEF(LVEF≦40%)應符合下列: (1) NYHA 2-4 (2) 經ACEI/ARB+βBlocker最大可耐受劑量已≧4週,或βblocker有禁忌症而無法使用,仍有HF症狀者 2. 用於HFmrEF (41%≦LVEF≦49%)應符合下列: (1) (1)、(2)同HFrEF條件 (2) 過去曾有HF住院病史或經CV醫師診斷為HF 3. 用於CKD,限「初期慢性腎臟病照護整合方案」或「Pre-ESRD之病人照護與衛教計畫」的病人,且用後eGFR若降至<15則停藥,須符合以下 (1) 接受dapagliflozin或empagliflozin前應穩定接受最大耐受劑量的ACEI或ARB至少4週 (2) 起始治療eGFR 25-60mL/min/1.73m2 (3) uACR 200- 5000/mg/g (4) 須排除以下任一情形:
i.
第1型糖尿病
ii.
已知為多囊腎、紅斑性狼瘡相關腎病,或ANCA相關血管炎
iii.
六個月內接受化療/免疫抑制治療或其他原發性或繼發性腎臟疾病的免疫治療
iv.
器官移植病史
v.
AMI、不穩定型心絞痛、中風或12週內TIA發作
vi.
12週內冠狀動脈血運重建術。 Dapagliflozin (如Forxiga)、empagliflozin (如Jardiance 10、25mg)、canagliflozin (如Canaglu)、ertugliflozin (如Steglatro) 可用於DM |
只用於DM |
||
|
常用劑量 |
成人: CKD: 10 mg qd. DM2 + CVD: 10 mg qd DM2 高血糖: 初10 mg qd,加至max 25 mg qd HF: 10 mg qd. 兒童≧10 y/o: DM2: 初10 mg qd,加至max 25 mg qd |
CKD: 10 mg qd. DM 2:初5 mg qd加至max 10 mg qd . DM2 + HFrEF/ multi risk factors for ASCVD: 10 mg qd. DKD: 10 mg qd. HFrEF: 10 mg qd. |
初100 mg qd於第一餐前,加至max 300 mg qd |
|
筆記:
1.
Empagliflozin減緩DKD、越早用效果越好、蛋白尿嚴重者效果越明顯(每年減緩eGFR 1.37降幅),甚至能反轉CKD stage
2.
empa在glomerulonephritis(GN)中以IgA nephropathy減緩eGFR惡化效果最好,但局灶節段性腎小球硬化症(focal
segmental glomerulosclerosis, FSGS)效果不佳
3.
腎臟科、心臟科大量使用dapa、empa後HD病人新增的速度減緩了,是placebo的2倍 (少了一半的HD病人)
4.
使用SGLT2i因為會收縮入球小動脈,減少絲球體壓力,初期會如同ACEI/ARB有個eGFR initial dip,但長遠來說可減緩惡化。但不建議同時開始啟用SGLT2i + ACEI/ARB + MRA,這些都會有initial dip effect,更別說又加上NSAID的話,可能eGFR直接歸零要拖去洗腎了~腎臟科醫師面對四本柱時用藥都比較保守,但CV醫師都會直接四柱全上~~總之我們可以幫忙追蹤/留意腎功能。
利尿劑盡量少用,或最後才用,一旦脫水太多,腎功能都會爛掉,通常保留用於端坐呼吸、大水淹心肺需要脫水時。其中hydrochlorothiazide 12.5mg 降血壓效果佳、不太影響eGFR;loop 利尿劑(Lasix or burinex)脫水效果太強,只用於上述大水淹時斟酌著用,給太重會↓、UA也可能↑
5.
KDIGO 2022 Diabetes in CKD Guideline說eGFR<20 do not
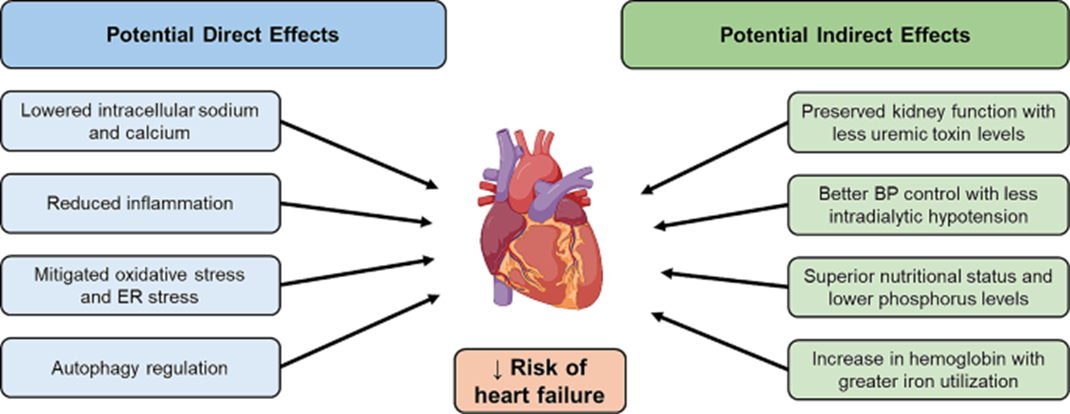
initiate SGLT2i但若已經使用,可以持續用到洗腎為止。但陸續有更多研究指出,如果HD者尚有殘餘腎功能,許用SGLT2i還是有好處,如保存殘餘腎功能、增加血鈉/鈣排出減少發炎、增加鐵離子/β- hydroxybutyrate(酮體)利用率、改善ESA合成、改善HCT、改善貧血、改善心肌功能…empa仿單中的用字並沒有將HD列為禁忌症,只是臨床上通常不會使用而已
6.
SGLT2i有三個討人厭的副作用: AKI、UTI、GTI (Genital tract
infection),如果病人已無殘餘腎功能,幾乎不會再發生前兩種副作用,那就自費吃吧,empa 25mg 30元/tab,剝半吃,一個月約450元保腎保心又保糖,何樂不為~
7.
如果吃SGLT2i期間發生一兩次UTI,是否就不該再用此藥? 這就很看醫病關係了,如果關係好,且病人願意多喝水、好好吃飯,可以討論是否續吃,畢竟好處很多;但醫病關係差,對方可能告你的話,那就別用了吧~



沒有留言:
張貼留言