一直以來我都有耳聞一種說法,尿酸快速上升或下降都可能導致痛風發作。因此在急性痛風發作期間,乖乖用消炎藥即可 (NSAID, colchicine or steroid),不要手賤去開降尿酸藥 (Euricon, Allopurinol or febuxostat),可能會惡化急性痛風,延長治療時間。 等到痛風消退後再給慢性降尿酸藥,但如果你一直在用降尿酸藥,則發作期間不管,繼續用。
這在2013台灣痛風與高尿酸血症指引也是這樣寫的
但近期的實驗做出來似乎不是這樣….
都市傳說最早可能源自這篇研究
https://ard.bmj.com/content/65/10/1312#ref-102
ref:102 說快速降低血中尿酸會引發痛風
但這件事一直存在爭議,陸續有多篇RCT做出打臉的結果
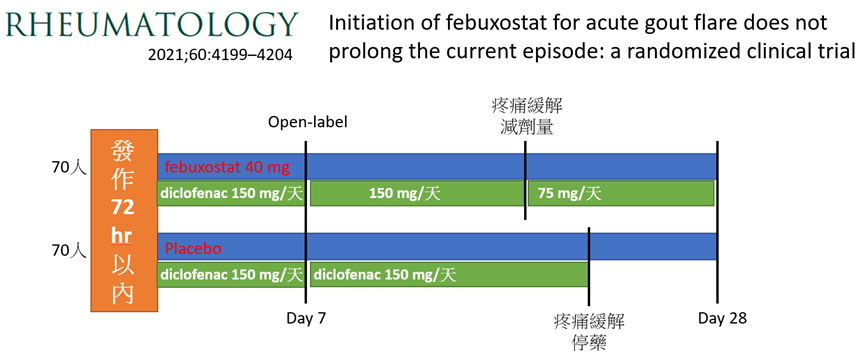
l 第一篇發表在2021 Rheumatology的中國深圳的RCT單盲研究
https://academic.oup.com/rheumatology/article/60/9/4199/6065952
急性發作給予diclofenac +/- feburic,feburic組顯著降低尿酸,但結果不影響痛風緩解、關節的疼痛也沒差。
不只feburic,之前的小型trial也發現給allopurinol不會延長痛風發作,雖然只給低劑量(200-300 mg/day),但feburic的trial證實更強度的降尿酸還是不影響急性痛風。
l 第二篇發表在2020 Joint Bone Spine的中國青島的RCT
https://pubmed.ncbi.nlm.nih.gov/32302693/
怎麼都是中國??
這組實驗人數是28
vs 24人,做法類似
結論一樣,及早使用feburic不影響痛風緩解、關節的疼痛、發炎指數也沒差。
l
第三篇是台灣自己做的,發表於2023 European Journal of Medical
Research 雙盲RCT
https://eurjmedres.biomedcentral.com/articles/10.1186/s40001-022-00982-8
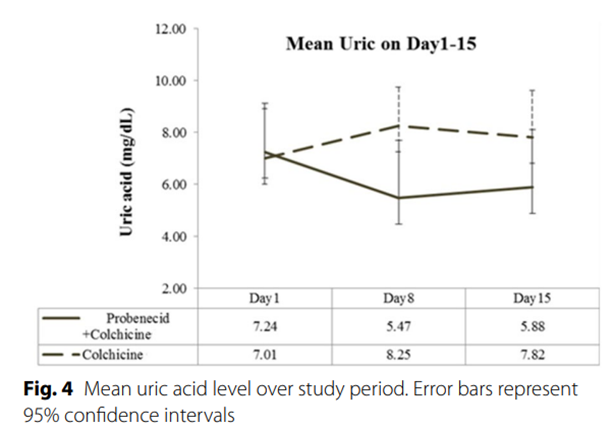
實驗人數是20
vs 20人,colchicine
+/- probenecid
probenecid跟我們常用的Euricon (benzbromarone)機轉類似,都是抑制腎臟再吸收尿酸。因為benzbromarone好像日本用的比較多,懶得去翻日文paper,剛好找到這篇湊合著看
結論不意外,UA實驗組顯著降低(Fig.4),但痛風的疼痛分數與持續時間都一樣。再次強調了急性痛風期間,給降尿酸藥(urate lowering therapy, ULT)不會惡化痛風,不會夯(giâ)起來。
l 最後一篇來自2020 American College of
Rheumatology Guideline for the Management of Gout
n 強烈建議ULT用於:
1.
有痛風石者
2.
X光下看到因痛風而受損的影像
3.
一年>2次發作者
n 還算建議ULT用於:
1.
一年發作1次者
2.
第一次發作且CKD≧3, 尿酸>9或有尿結石
n 不太建議ULT用於:
無症狀、無痛風石之高尿酸血症(UA>6.8)
n 美國建議ULT以allopurinol為首選,但根據健保資料庫分析在台灣HLA-B*5801盛行率約15-20%,所以直接換feburic是合理的。但是feburic在部份研究發現比allopurinol增加了CVD風險與死亡率…有爭議,所以請衡量CV risk
n CKD≧3的病人建議以xanthine oxidase inhibitor為首選,並且start from low dose,因為爛腎用Euricon效果差。
n 強烈建議搭配抗發炎藥(colchicine, NSAID, prednisolone)長期預防,持續使用3-6個月,目標尿酸<6
n 急性發作當下就給ULT (還算建議) 有以下好處:
1.
馬上開始用,避免之後病人不回診拿藥
2.
他當下痛,會乖乖吃ULT的意願較高
3.
小型trial證實急性發作時給ULT不會惡化痛風
n 療程:建議keep使用 (還算建議)
雖然有些人建議沒發作>1年且無痛風石,可以DC或減量
但trial發現DC後,只有13%病人尿酸keep<7且5年內沒再發作,所以如果病人可耐受藥物副作用,且停藥後頻繁發作,那就keep用藥吧。
l 結論:
以往是說,等痛風緩解後再慢慢加回降尿酸藥,但有些人頻繁反覆發作痛風,根本沒有適合的時機加回降尿酸藥。
看完這些研究後,發現都市傳說真的不太可信…這類人其實就可以考慮急性痛風時給個Feburic或Euricon都可以,盡快達到降尿酸目標,以降低後續發作的機會。







沒有留言:
張貼留言